FACTORES QUE FAVORECEN LAS LESIONES AL ESQUIAR
- Ser mujer: el aparato locomotor de las mujeres es algo más frágil por lo que éstas tienen mayor riesgo de sufrir lesiones, sobre todo la rotura del ligamento cruzado anterior.
- La falta de preparación física, especialmente en lo que concierne al fortalecimiento del cuádriceps y otros músculos del tren inferior.
- La falta de experiencia y/ o técnica, en especial cuando se bajan pistas negras de mayor complejidad.
- El cansancio hace que la técnica se ejecute peor.
- Ir mal equipado: sin casco, con las ataduras en mal estado…
- Falta de hidratación: una buena hidratación confiere a los músculos y tendones mayor elasticidad.
- Mala calidad de la nieve: excesivamente helada puede aumentar el número y dureza de las caídas. La nieve primavera, excesivamente pastosa, ofrece mucha resistencia cuando se rota la rodilla.
LAS LESIONES COMUNES DEL ESQUIADOR
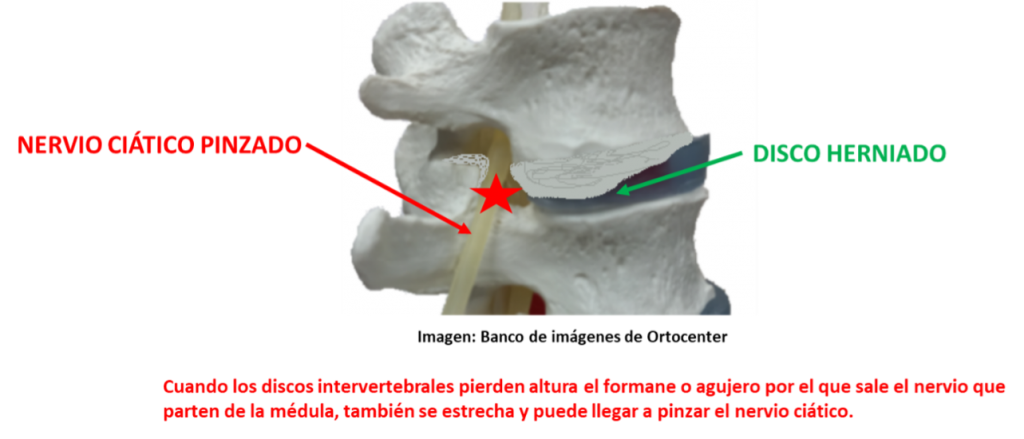
- Ligamento cruzado anterior se produce al forzar una rotación de la rodilla cuando el esquiador cae hacia atrás. Es la lesión más común.
- Ligamento lateral interno, provocada al caer con la rodilla girada hacia el interior.
- La rotura de menisco ocurre cuando al caer y realizar un giro de la articulación, no saltan las fijaciones y los esquíes quedan anclados en la nieve.
- El llamado “pulgar del esquiador”, una lesión causada cuando la correa del bastón se engancha con el dedo pulgar y produce un hiper extensión del ligamento. Si la hiperextensión es muy violenta puede causar una fractura de muñeca.
- Luxación de hombro. Sucede cuando se cae sobre el mismo, cargando todo el peso y la energía cinética sobre la articulación.